Диабетическая остеоартропатия (ДОАП) или стопа Шарко – это неинфекционное разрушение одного или нескольких суставов, вызванное периферической нейропатией.
В русскоязычной литературе можно встретить несколько терминов: «диабетическая нейроостеоартропатия (ДНОАП)», «остеоартропатия Шарко», а также «стопа или сустав Шарко».
Данное заболевание протекает относительно безболезненно. Его течение заключается в патологическом изменении одного или нескольких суставов нижних конечностей. Характеризуется поражением суставов, изменением хрящей, деструкцией костной ткани.
В настоящее время патология встречается преимущественно при сахарном диабете (СД), является одной из форм синдрома диабетической стопы (СДС).
Распространенность остеоартропатии Шарко колеблется от 0,8 до 13% среди пациентов с сахарным диабетом. В 30–75% случаев имеет место двустороннее поражение. С присоединением инфекции мягких тканей и остеомиелита смертность может достигать 35%.
При отсутствии специфического для данной патологии лечения пациента ожидает длительная нетрудоспособность или стойкая инвалидизация.
ВАЖНО: при отсутствии лечения, специфического для данной патологии, пациента ожидает длительная нетрудоспособность или стойкая инвалидизация.
История
Впервые нейроартропатия, или нейротрофический сустав, как нозологическая единица была описана в 1703 г. У. Масгрейвом.
Взаимосвязь между поражением стопы и сифилитическим поражением проводящих путей спинного мозга(спинной сухотке) установил французский невролог Ж.М.Шарко в 1868 г., который подчеркнул, что неврологические нарушения не только приводят к нарушениям в костных структурах при нейроостоартропатии, но и предшествуют началу деструктивного процесса.

Уильям Райли Джордан впервые описал клиническое проявление стопы Шарко с сахарным диабетом в 1936 г.
Ранее остеоартропатия была описана при определенных системных заболеваниях (третичный сифилис, сирингомиелия, лепра), а также сахарном диабете. У пациентов при каждой нозологии была отмечена специфическая локализация: третичный сифилис (tabesdorsalis) – 1 крупный сустав нижних конечностей (коленный/тазобедренный); сирингомиелия – поражение суставов верхних конечностей; сахарный диабет – кости среднего отдела стопы, в 10% случаев – поражения костей голеностопного сустава; еще более реже – иные локализации (коленный/тазобедренный сустав).
ПРИЧИНЫ РАЗВИТИЯ СТОПЫ ШАРКО
Этиология развития остеоартропатии Шарко менялась на протяжении всей истории, поскольку различные заболевания становились менее или более выраженными. Со временем на первый план в качестве этиологического фактора вышел сахарный диабет.
В настоящее время не вызывает сомнений, что неврологические повреждения при сахарном диабете составляют основу для формирования дегенеративного разрушения суставов нижних конечностей, что сопровождается различной степенью выраженности болевых ощущений (в ряде случаев протекает практически безболезненно).
Неврологические повреждения при СД составляют основу для дегенеративного разрушения сустава/суставов и, как правило, протекают в сочетании с хроническими микротравмами костей стопы и воспалением. Травмы же могут приводить к микропереломом, повывихам или вывихам, что в дальнейшем будет способствовать перераспределению нагрузки на суставы и кости стопы.
С учетом механизма развития заболевания формируется характерная визуальная картина стопы Шарко -отек, гиперемия (покраснение кожных покровов) и гипертермия (локальное повышение температуры) стопы. Болевые ощущения могут не определяться или быть незначительными. Более чем в половине случаев пациенты не замечают у себя предшествующих травм. Отсутствие выраженного болевого синдрома зачастую является причиной поздних обращений пациентов за лечением на стадии формирования грубой деформации суставов стопы.
Как правило, причиной для стопы Шарко может послужить незначительная травма, длительные нагрузки. После этого пациент начинает отмечать появление отека и явлений дискомфорта в области стопы. Перелом костей стопы и голеностопного сустава в результате травмы тоже также служить началом артропатии.
Характерная визуальная картина стопы Шарко:

- отек;
- гиперемия (покраснение кожных покровов);
- гипертермия (локальное повышение температуры) стопы.
При этом болевые ощущения могут не определяться, быть незначительными. Более чем в половине случаев пациенты не замечают у себя предшествующих травм, а отсутствие выраженного болевого синдрома зачастую является причиной поздних обращений пациентов за лечением.
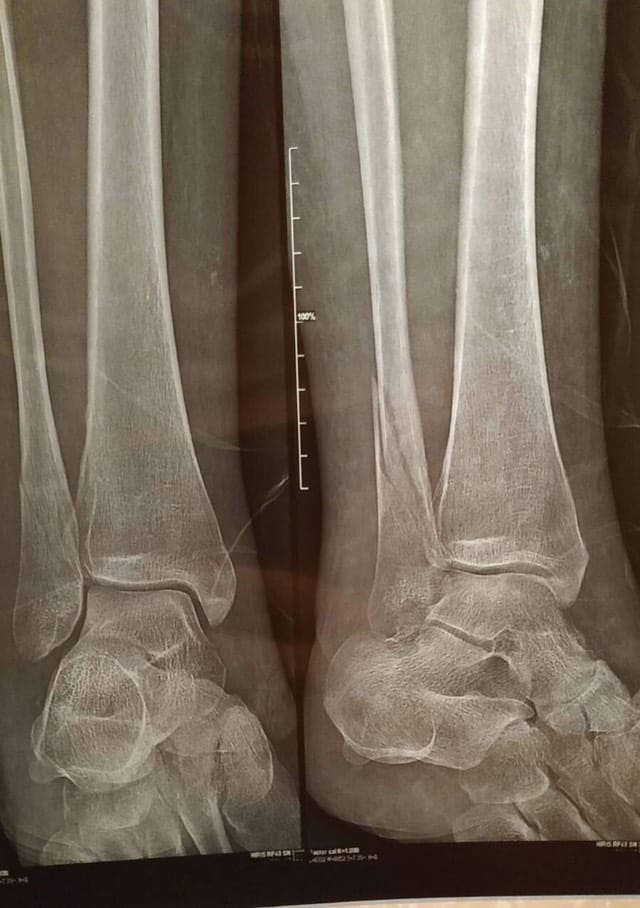
Перелом наружной лодыжки в результате травмы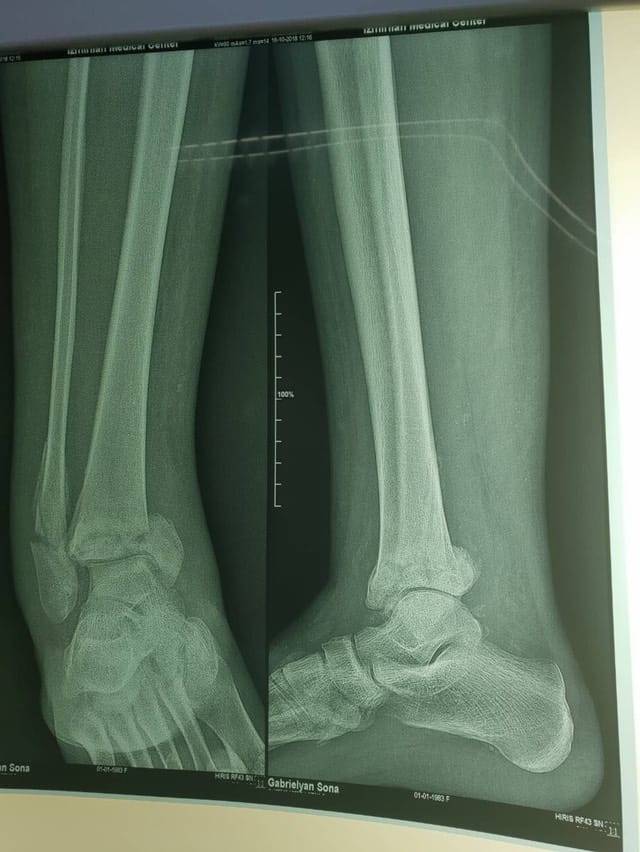
Начало артропати Шарко через 1,5 месяца
Без обращения к специалисту кабинета диабетчиеской стопы ходьба с деформированной стопой может приводить к образованию язв.
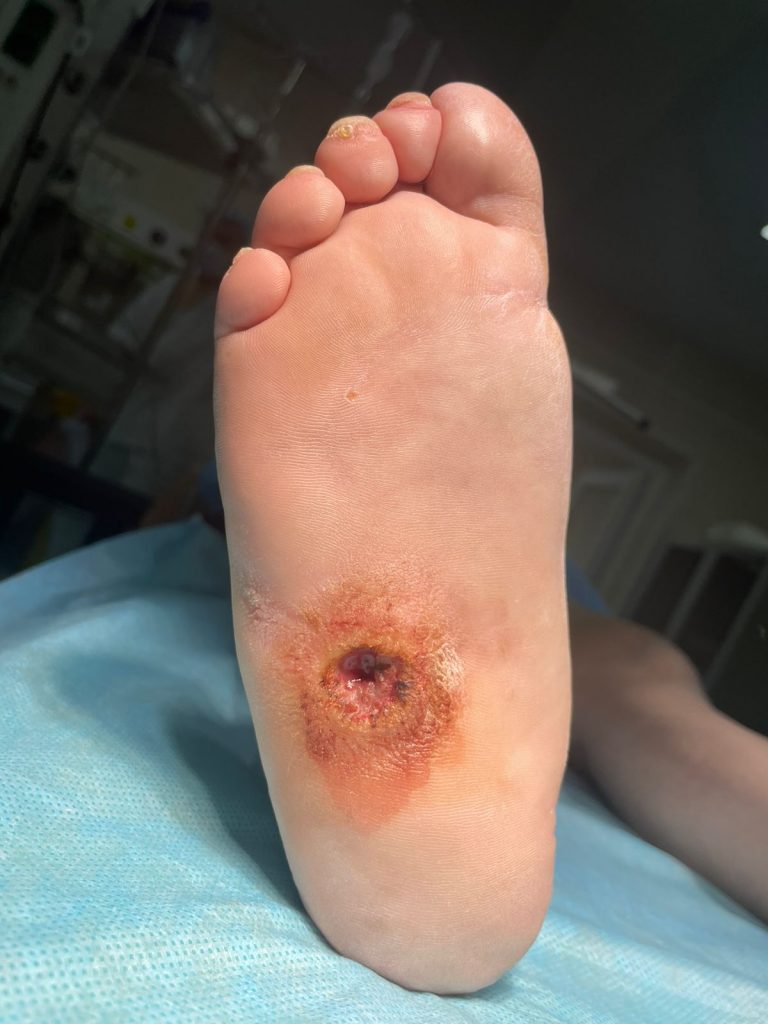
Язва среднего отдела стопы 
Язва заднего отдела стопы (область наружной лодыжки)
Профилактика заболевания заключается в своевременном распознавании, лечении данного осложнения, а также в своевременном выявлении пациентов из группы риска:
- длительно болеющих СД;
- имеющих в анамнезе периферическую нейропатию любого генеза;
- перенесших хирургическое вмешательство на стопе;
- получающих лечение глюкокортикоидами, иммуносупрессорами;
- пациентов на заместительной почечной терапии (гемодиализе);
- пациентов после трансплантации почки и сочетанной трансплантации почки и поджелудочной железы.
Принципы лечения:
- Достижение и поддержание индивидуальных целевых показателей гликемического контроля (контроль уровня сахара в крови);
- Разгрузка пораженной конечности (индивидуальная разгрузочная повязка) на период острой стадии.
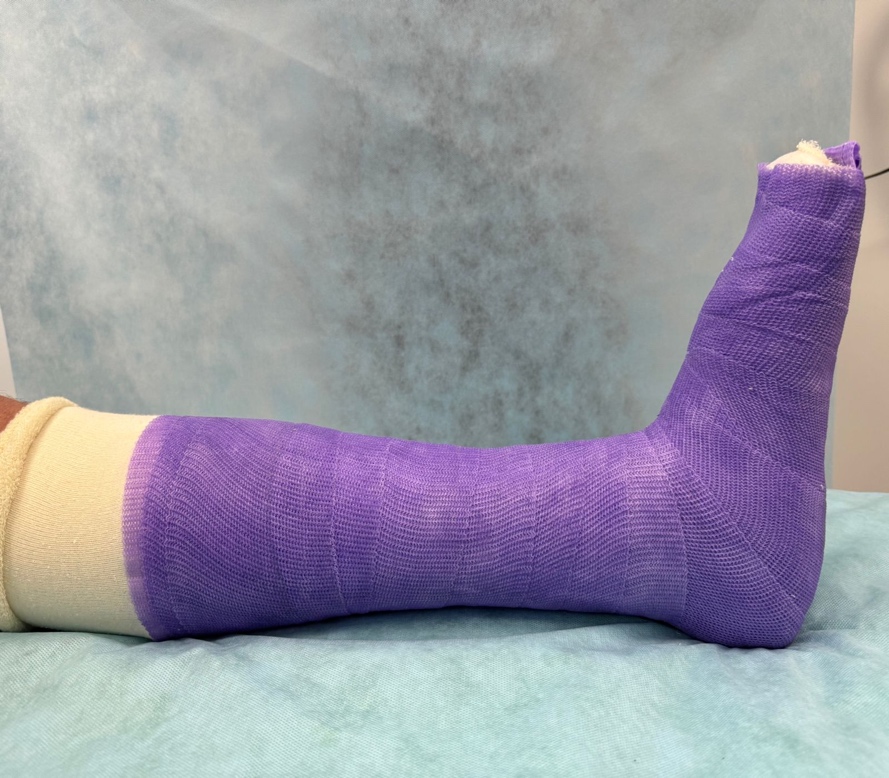
Длительность использования повязки – от 3 до 6 месяцев, частота замены повязки зависит от скорости спадания отека в конечности (повязка должна плотно прилегать к пораженной стопе и голени).
- Системная антибиотикотерапия при язвенных дефектах с признаками инфекции и глубоких ранах.
К методам консервативного лечения относят постоянное ношение сложной ортопедической обуви, аппаратов для ходьбы, индивидуально изготовленных ортезов, адекватный подиатрический уход.
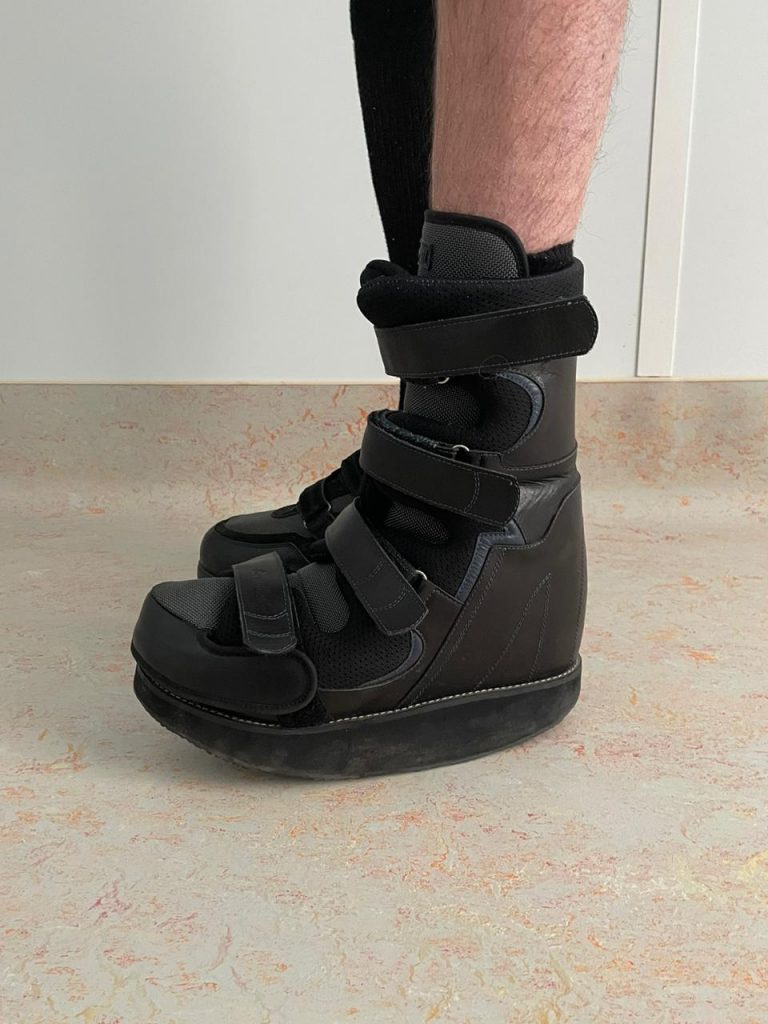
Пример использования индивидуального ортеза для ходьбы с перекатной подошвой 
Пример использования индивидуальной ортопедической диабетической обуви с перекатной подошвой
При формировании выраженных деформаций стопы и рецидивирующих раневых дефектах в зоне деформации – хирургическая ортопедическая коррекция. В случае отсутствия эффективности лечения предусмотрено хирургическое вмешательство.
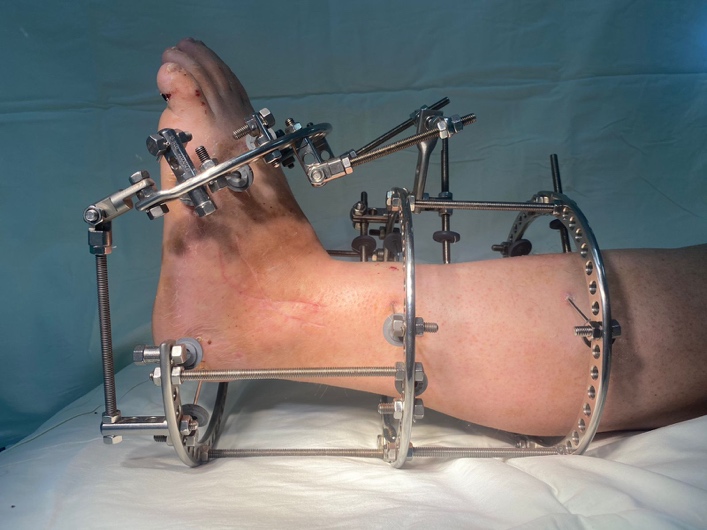
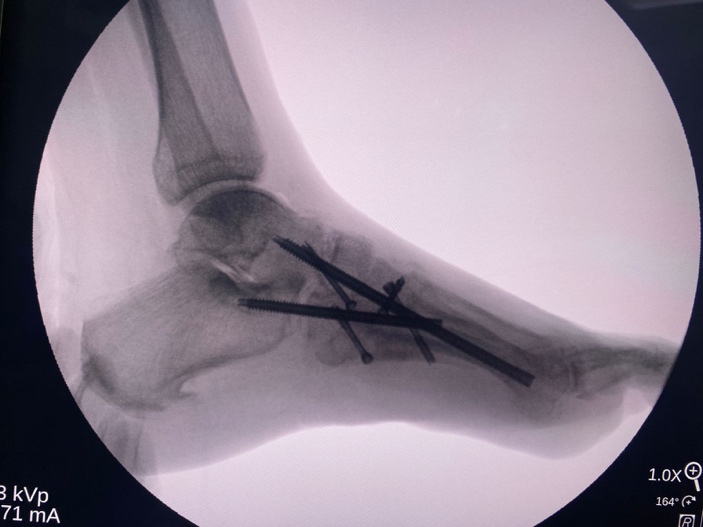
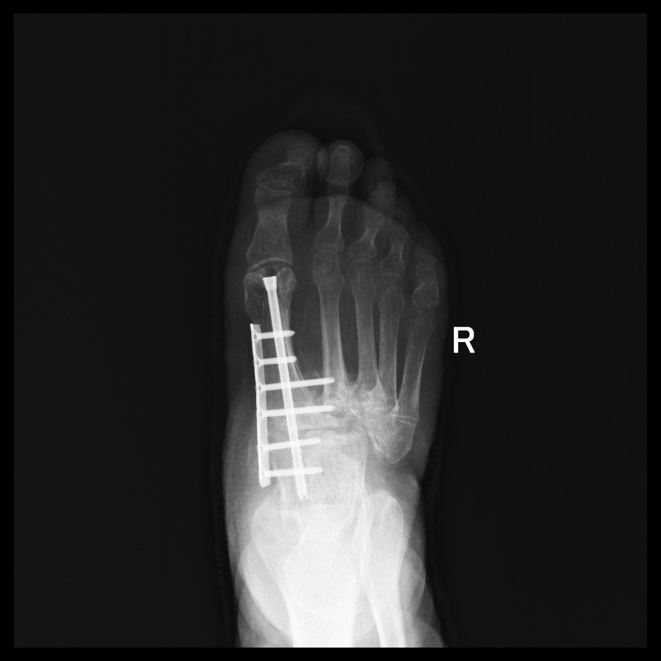
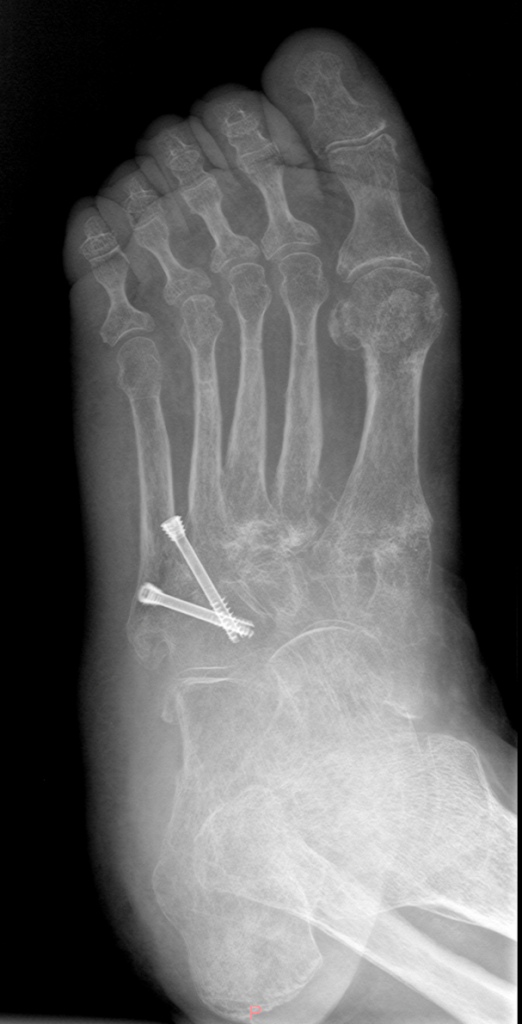
ОПЕРАЦИИ ПРИ СТОПЕ ШАРКО
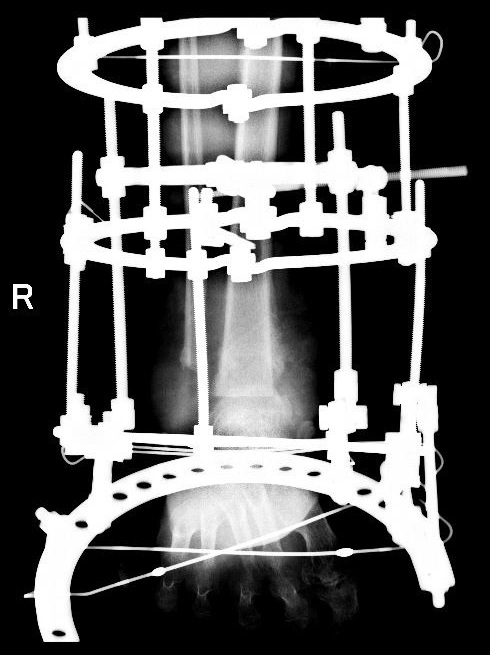
Как правило, с целью исправления деформации стопы, восстановления формы, выполняются операции, направленные на замыкание (артродез) пораженных суставов.
Для этого используются аппараты внешней фиксации.
Также широко используются погружные виксаторы (винты и пластины).
Каждый из методов имеет свои плюсы и минусы.
В Центре хирургии стопы и диабетической стопы к каждому больному осуществляется индивидуальный подход. Метод и тактика лечения выбирается исключительно с учетом каждого случая.
Клинически ДНОАП подразделяется на острую и хроническую.
При острой стадии на момент осмотра будут отмечаться отек, гиперемия, гипертермия. Определение температуры проводится при помощи инфракрасного термометра пораженной и непораженной конечности в симметричных участках (градиент температуры >2С свидетельствует об острой стадии ДНОАП). Для инструментального подтверждения острой стадии проводят МРТ пораженного участка конечности — выявление отека костного мозга в зоне пораженного сустава.
Хроническая стадия при осмотре проявляется возможными характерными деформациями стопы и/или голеностопного сустава. Зачастую при длительной нагрузке на пораженные суставы формируется крайне грубая деформация, которая приводит к характерному видоизменению стопы, что среди пациентов носит характерное название – «мешок с костями».
Принципы лечения ДНОАП:
- Достижение и поддержание индивидуальных целевых показателей гликемического контроля.
- Разгрузка пораженной конечности (индивидуальная разгрузочная повязка) на период острой стадии. Длительность использования повязки – от 3 до 6 месяцев, частота замены повязки зависит от скорости спадания отека в конечности (повязка должна плотно прилегать к пораженной стопе и голени).
- Системная антибиотикотерапия при язвенных дефектах с признаками инфекции и глубоких ранах.